
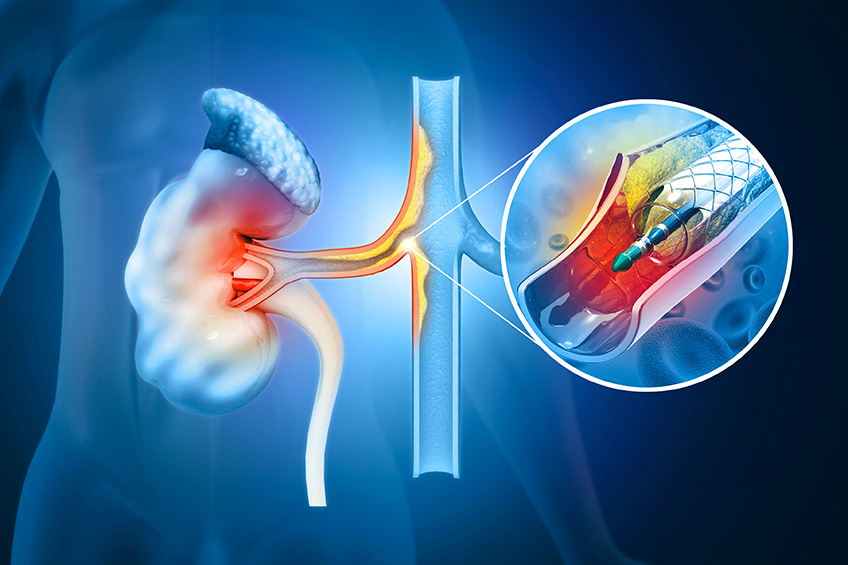
Quelles sont les atteintes habituelles des artères rénales ?
Les artères correspondent aux vaisseaux sanguins qui amènent le sang chargé en oxygène depuis le coeur jusqu’aux différents organes et aux extrémités, cette circulation se fait à pression élevée.
Au niveau des reins 2 artères principales (une de chaque côté) assure la vascularisation des organes, dans certains cas la vascularisation de fait pas plus d’une artère par rein, on parle « d’artères polaires ».
Les artères ne sont à ce niveau que très peu connectées les unes aux autres, on parle de vascularisation terminale, chaque artère alimente une zone dédiée du rein.
Les artères peuvent-être le siège d’un certain nombre de pathologie, l’athérosclérose est la maladie très largement prédominante touchant les artères rénale. Chez les les sujets jeunes, les artères rénales peuvent être atteintes par une maladie inflammatoire particulière appelée dysplasie fibromusculaire rénale.
Ailleurs, les artères peuvent être occluent par des fragments mobiles (emboles) provenant d’autre localisation (coeur, anévrysme...).
Les artères rénales peuvent aussi présenter des lésions anévrysmales (dilatation des artères) avec plus fréquemment des anévrysmes infectieux ou dysplasiques (malformation des artères). Les atteintes anévrysmales des artères rénales restent rares.
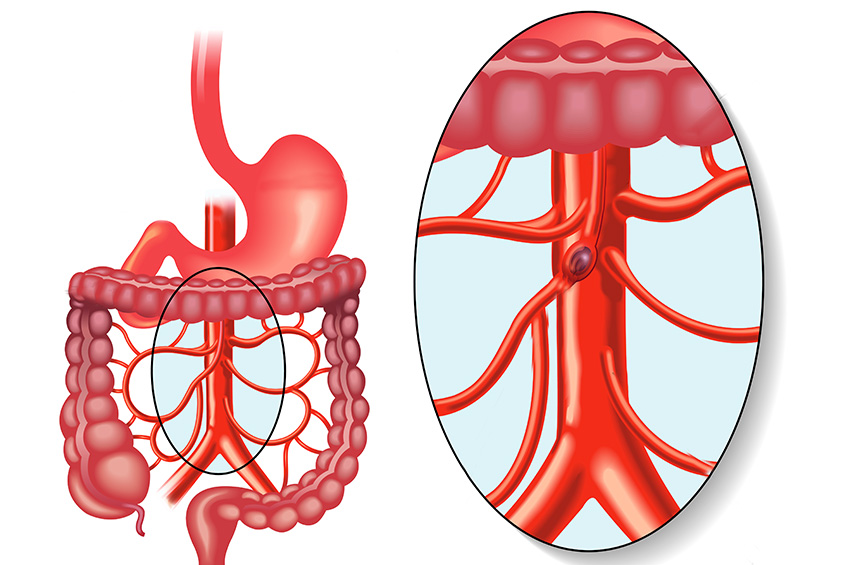
Quels sont les signes (symptôme) d’une atteinte des artères digestives ?
Quels sont les risques ?
L’atteinte des artères digestives est un diagnostic souvent difficile est tardif, en effet les symptômes sont souvent très proche de maladies digestives dont les causes les plus fréquentes ne sont pas artérielle (ulcère gastrique, colopathie...).
Le tableau le plus typique est celui de la « claudication digestive » qui correspond à l’apparition de douleurs abdominales rythmées par l’alimentation (souvent de façon décalée), on retrouve souvent des troubles du transit associés et un amaigrissement progressif.
Dans les cas plus sévères, le tableau est celui d’une ischémie intestinale avec des douleurs abdominales permanentes des pertes sanguines et un malaise général important, ce tableau amène le plus souvent à consulter en urgence.
Un tableau particulier peut être observé chez le sujet sportif maigre avec l’apparition de douleurs abdominales importantes souvent accompagnées de vomissement à l’effort et/ou après l’alimentation, ce tableau correspond le plus souvent au syndrome du ligament arqué médian du diaphragme (compression d’une à deux artères digestive par le diaphragme).
Le risque majeur des atteintes des artères digestives est l’infarctus mésentérique qui correspond à une nécrose de zones plus ou moins étendues de l’intestin, son diagnostic est souvent tardif, son pronostic mauvais.
Les anévrysmes des artères digestives sont la plupart du temps asymptomatiques et découvert de façon fortuite sur un examen systématique (scanner, échographie...) leur risque est la rupture de l’artère est l’apparition d’une hémorragie interne.
Quels sont les principaux examens permettant le diagnostic d'une artérite digestive ?
L’endoscopie digestive
C’est souvent l’examen de première intention, il peut montrer des signes typique d’une atteintes des artères digestives (colopathie ischémique, gastrite ischémique...).
Il est souvent négatif dans le contexte de claudication mésentérique.
Il permet de faire des prélèvements gastriques et intestinaux afin d’éliminer les autres causes d’atteintes digestives (infection, maladie inflammatoire...).
L’échographie doppler
C’est l’examen de première intention pour l’étude des vaisseaux, il permet parfois l’étude directe des artères (visualisation des plaques, quantification de taux de rétrécissement ou sténose) mais surtout il permet l’évaluation de l’écoulement du sang au niveau des artères (hémodynamique) auquel il est très sensible.
C’est un examen indolore et non invasif qui ne présente pas de risque particulier, son interprétation est très dépendante de l’opérateur qui le réalise. Il nécessite d’être à jeun car les artères sont ici profondes et leur visualisation est gênée par les gaz intestinaux.
L’angioscanner
C’est actuellement l’examen de référence en vue de planifier une intervention, il permet de visualiser les artères en 3 dimensions grâce à l’utilisation de rayon X et à l’injection d’un produit opacifiant (produit de contraste iodé). Il permet de visualiser les sténoses et de les quantifier.
Il permet par ailleurs de visualiser l’aspect de la paroi intestinale et des organes abdominaux.
C’est un examen qui doit être réalisé de façon méticuleuse mais dont l’interprétation peut se faire à postériori à la consultation. Il est contre-indiqué lorsque le rein ne fonctionne pas correctement.
L’angio IRM
Il s’agit actuellement essentiellement d’un examen alternatif au scanner lorsque celui ci n’est pas réalisable. Cet examen permet de quantifier les sténoses artérielles mais présente de nombreux risques « d’artéfact » (défaut d’interprétation liés au mode de recueil), il ne permet pas la visualisation de la paroi artérielle.
Il est contre-indiqué chez les patients porteurs d’implant contenant certains métaux magnétogènes.
L’artériographie
C’est maintenant, sauf quelques rares exceptions, un examen que l’on ne réalise qu’une fois la décision opératoire prise, il est la plupart du temps accompagné par un geste sur les artères à traiter.
C’est un examen qui nécessite la ponction d’une artère, l’utilisation de rayon X et l’injection d’un produit de contraste.
Il se fait la plupart du temps sous anesthésie locale et nécessite de rester allongé environ une demi-journée.
Quels sont les principaux traitements de l’Artérite digestive ?
Le traitement médical
Il associe le contrôle des facteurs de risque cardiovasculaires, la rééducation à la marche et dans certain cas des traitements vasodilatateurs.
Le traitement médicamenteux est souvent recommandé dans un contexte d’athérosclérose, il associe traitement par antiagrégant plaquettaire (qui fluidifie le sang), par statine (qui diminue le taux de cholestérol dans le sang) et parfois un traitement par inhibiteur de l’enzyme de conversion (qui diminue la tension artérielle), il est toujours adapté au cas par cas.

Le traitement chirurgical
Il est indiqué lorsque la symptomatologie est sévère il à pour but de revascularisé les organes abdominaux et souvent de réaliser des résections partielles de ces dernier si les lésions sont importantes.
Il est parfois associé à un geste sur les organes abdominaux si cela est nécessaire (ablation de la vésicule, d’une partie d’intestin ...). Dans les cas les plus graves une première intervention et suivie d’une deuxième à 48h afin de vérifier l’intégrité des organes abdominaux.
Plusieurs techniques chirurgicales de revascularisation peuvent être associées parmi lesquelles :
- Le pontage artériel (by-pass) : consiste à dérouter le flux artériel par d’implantation un tube artériel (prothèse ou veine) en parallèle.
- La thromboendarteriectomie : consiste à retirer la couche interne de l’artère au niveau de la sténose
- L’angioplastie ou dilatation transcutanée : consiste à dilater le vaisseau à l’aide d’un ballon de dilatation introduit dans le système artériel par ponction à distance de la sténose. On y associe parfois un stent (cylindre grillagé métallique).
- La recanalisation transcutanée : consiste à recréer un espace le plus souvent dans la paroi de l’artère (recanalisation sous –intimale) à l’aide de ballon de dilatation.
- L’embolisation artèrielle : occlusion de l’artère à l’aide de petits bouchons (coils) introduit dans l’artère par ponction à distance (cas des anévrysmes).
- Mise à plat greffe : ouverture d’un anévrysme et remplacement du vaisseau par un substitut vasculaire (prothèse ou veine).
- Anévrsymorraphie : réduction chirurgicale du calibre de l’anévrysme.
- L’artériolyse : libération de l’artère des éléments qui la comprime
Ces différentes techniques peuvent être utilisées seules ou de façon associées en fonction des lésions constatées.
Quels sont les risques après une intervention ?
Quelle est la surveillance ?
Les risques opératoires sont surtout liés aux saignements, infection de cicatrice ou d’occlusion des artères. Ces risques sont sont habituellement moins élevés lors de l’utilisation de techniques transcutanées mais le nombre de réintervention est habituellement moindre en cas de techniques dites « à ciel ouvert ».
Les résultats de la chirurgie sont d’autant meilleurs que la lésion est courte et qu’elle touche un vaisseau de gros calibre. Les résultats à long terme sont largement dépendant de la maitrise des facteurs de risque et du suivi ultérieur qui est effectué la plupart du temps par échographie-doppler ainsi qu’à la consultation.
Le traitement médical est poursuivi après l’intervention pour éviter une récidive de la maladie athéromateuse au niveau carotidien ou dans d’autres territoires artériels.
Un suivi cardiologique est par ailleurs recommandé car l’association avec des atteintes des coronaires (artères du cœur) est fréquente.
Il est important de comprendre que la chirurgie ne traite que les conséquences (sténose, anévrysme...) d’une maladie sous jacente (athérosclérose, maladie inflammatoire...) qui doit être suivie.
